
医療機器について

医療機器について
当院では胸部レントゲン写真の読影補助のためにAI技術を利用した胸部X線画像病変検出ソフトウェア「CXR-AID」を導入し、医師による読影とAIによる読影のダブルチェックで見逃しの防止に取り組んでいます。
ごく初期の病変で骨や血管に重なってしまっているものは1回の胸部レントゲン撮影で見つけるのが難しい場合もあります。そういう場合、通常の外来では何回かのレントゲン写真を経時的に撮って拡大や変化を観察して判断をしていきます。もし最初の撮影で判断ができれば早期発見できたのに、という場合もでてくるかもしれません。
当クリニックで採用したAIは院長がいくつかのAI補助の読影ソフトウェアを確認したなかで、最も良い検出率だったものを採用しています。
※以下の画像は当院の実際の画像ではなくFujifilmホームページ掲載のサンプルです
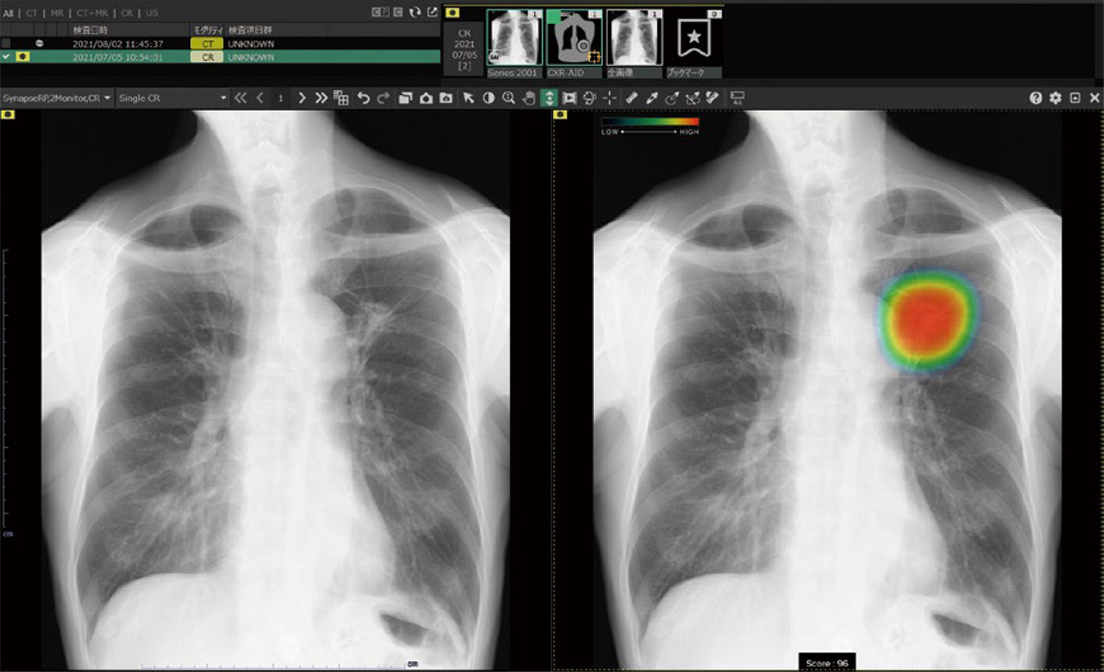
左:血管、骨と重なって正常か異常か判断の難しい写真
右:AIで赤く示され異常影の可能性が高いことが判ります。
腫瘤影(がんなど)、浸潤影(肺炎など)、気胸の3種類のみですが、AIが疑われる領域を検出して危険度を示してくれます。
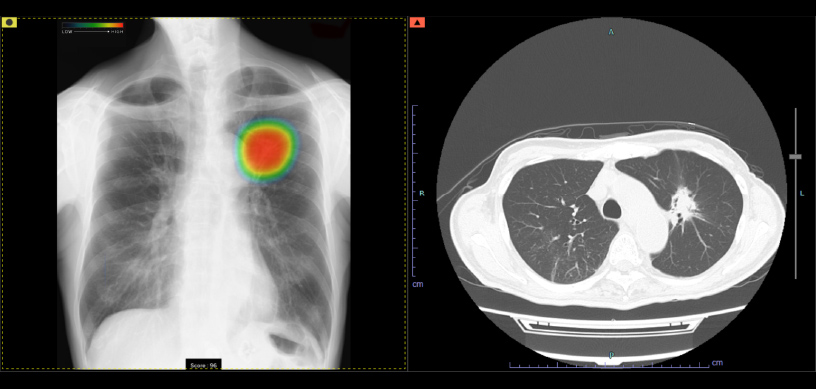
AIで検出した結節影をCTで確認すると腫瘤が見つかったという例です
AIの解析はレントゲン撮影とほぼ同時に終了しますので、待ち時間が長くなることはありません。
どこでも受けられる検査ですが、今でも循環器疾患の診断の基本です。今は安価な機械でも自動診断がついていて診断補助をしてくれます。最近の機械では解析ソフトもかなり良くなっていますが、それでも間違った所見を出すことがありますので正確な診断のためには循環器内科医が判読することが望まれます。
心不全、心臓弁膜症、狭心症、心筋梗塞といった循環器内科でよく遭遇する疾患を診断する上で基本となる重要な検査です。不整脈の場合でも心筋症や弁膜症が潜んでいることがありますので、必須の検査になります。高血圧も長年放置していると心臓が弱ってしまっていることがありますし、心肥大によって心不全になるかたも増えています。これも診断や治療効果判定などの経過観察に心エコーが力を発揮します。
X線検査装置のように最近の機械であればどの機械でもほぼ同様に撮影できるものと違い、性能や検査をする医師によって診断精度が大きく変わってしまう検査です。特に弁膜症の検査ではカラードップラーという検査が必須ですが、これが機械によって大きく見え方が変わります。精度の低い機械では弁膜症のため逆流防止弁に逆流があることは判っても重症度が判定できない。重症度によって治療方針が大きく変わってしまうので、重症度の判定ができないのでは心臓専門のクリニックとしては失格です。
そのため機械選定にあたってはデモ機での検査を重ね、循環器内科クリニックとしてはまずまず合格だろうという機械のさらにもう一つ上位機種を選んで導入しております。
開院以来心不全、弁膜症の方の診断に大きく役立っております。
健診で心雑音や不整脈、心電図の異常などの指摘を受けた方、ご家族に心疾患の方がおられ自分も心配だという方、長年高血圧を治療している方、高血圧があるが治療を受けずにおられる方などは一度心エコーを受けられることをお勧めします。
検査時間は異常があるかどうかにもよりますが、正味の検査時間は5~15分くらいが目安です。前後の準備などでもう少し時間はかかりますが、他の検査の結果待ちの時間などを利用してできるだけ待ち時間が短くなるように工夫しております。ただ、混雑時は待ち時間が長くなることはご了承ください。
不整脈や動悸の診断に重要な検査です。24時間程度心電図をつけてすべての脈を記録します。検査機械は簡易ではありますが防水ですので、シャワーであれば浴びて頂けます(入浴は避けていただいています)
外部の業者さんに解析を依頼すると結果が返ってくるまで2週間くらいかかるのが一般的ですが、当院では解析機械も導入していますので、簡易解析であれば翌日来院していただいたときに数分解析するだけで結果が出ます(検査データが大きいので電子カルテへの転送に10分くらいはかかりますが)
ただし、ノイズが多く簡易解析の精度が低いと判断した場合はデータをチェックしながら修正していきますので、お時間を頂いたり翌日以降の結果説明となったりする場合もあります。それでもかなり早く解析結果をお伝えし迅速に対応することができます。
次にこの検査の意味、必要性についてご説明します。
不整脈と一言で言っても特に治療がいらないものから命に関わるおそれのある危険なものまで多種多様な不整脈が存在します。脈が速くなる不整脈もあれば遅くなるものもあります。
症状があっても不整脈が原因ではない場合もありますし、症状が無くても危険な不整脈が見つかる場合もあります。いくつかの種類の不整脈をもっておられて、どれが症状の原因か判らない場合もあります。そのため、症状があるときや不整脈が起こっているときの心電図が診断、ひいてはその後の治療にとても重要なのです。
他のところでも書いていますが、来院されたときに症状がある場合はすぐに心電図を取りますので受付に症状があることを教えてください。それだけで診断がついてしまうこともあります。来院されたときに症状がなく、症状から不整脈が疑われたときにこのホルター心電図が必要になります。
健診で不整脈を指摘されて精密検査というときも必要になります。不整脈の種類が判っていても、重症度によって治療法が変わるからです。(回数が多いか? 連続して起こっていないか? 複数の場所から起こっていないか? 脈が遅すぎたり止まってしまったりしていないか? 脈が止まっているなら何秒くらいとまっているのか? など)
心電図のシールがはずれてしまうとせっかくの検査が不十分になりますので、しっかりくっつくシールを使う検査です。以前はかぶれる人も多く、いろいろ改良が重ねられかぶれの頻度はかなり減っていますが、皮膚の弱い方の中にはそれでもかぶれてしまう方がおられます。その際は塗り薬など処方します。あまりリスクのない検査ではありますがかぶれの可能性についてはご了承ください。
心臓リハビリテーションと運動負荷心電図で使用します。ここでは運動負荷心電図検査についてご説明します。心臓リハビリテーションについては別記をご参照ください。
運動負荷心電図検査は狭心症や一部の不整脈などで行う検査です。
狭心症は動脈硬化により心臓に血を送る血管が細くなって起こる病気ですが、狭くても血は通っているので、普段の状態では症状も無く心電図や心エコーといった検査でも異常がでないことが多く見られます。心臓が頑張っていてたくさん血が必要というときには狭い血管ではたくさんの血が運べないため、心臓の筋肉に供給される血が足りなくなります。その時に初めて胸が苦しいといった症状や心電図の異常がでるようになることが多いのです(より重症の病態では安静にしていても血が足りなくなるので、じっとしているときの痛みだから大丈夫という訳ではありません。かえって危険が増えているときもありますのでご注意ください)
不整脈の診断でも運動によってその不整脈が増えるのか減るのか? 重症度の高いものがでるのか? が重要だったりします。
そのためのテストが運動負荷心電図検査です。
大丈夫かどうかをテストする検査ですから、安全と判っている場合にはする必要がありません。だから危険性が少しある方が検査対象です。そのため実施にあたっては同意文書を頂いています。これは責任を逃れるために書いていただくのではありません。危険性があること、それでも必要性があることをご理解頂いてから行う検査だからです。検査には私と医療スタッフが立ち会って行い、危険な徴候があればすぐ終了できる体制で行います。
なお、胸痛が増えてる、強くなっているなど危険なサインがある方には行わない検査です。
一応統計的には危険な不整脈や急性心筋梗塞といった死のリスクのある合併症が起こりうるとされていますが、長年この検査を行っていますが、私が検査をした方には急性心筋梗塞を起こされた方はおられませんでした。これは危険なサインがある方には行わないようにしているからです。
それでも危険性はゼロではありませんので近隣の急性期病院と連携しております。
お子さんが学校検診などで不整脈を指摘された場合などどうすれば良いのかびっくりされる方も多いと思います。不整脈があると診断されたお子さんは学校生活(体育やマラソン、水泳、クラブ活動など)が安全に行えるのか判定する必要があります。安全だけを考えて思春期のその時しか経験できないことを制限してしまうのは貴重な体験の機会を奪うことになりますが、スポーツ選手などの心疾患による突然死などのように人生を大きく左右してしまったとしても制限すべきだったという方も少数ですがいるのです。
そういった場合にも心エコー、ホルター心電図とともにこの検査は必要になります。
動脈硬化についての検査です。具体的には腕と足の血圧を同時に測定します。通常足の血圧が腕より少し高くなります。
足の血圧が腕の血圧より極端に低い場合は足の血管に狭窄が起こる閉塞性動脈硬化症などの病気の可能性があり精密検査を要します。
狭窄がない人では同時に血管年齢を測定することもできます。硬くなった血管は脈の波動が早く伝わりますので、その速度をはかり全身の血管の動脈硬化がどの程度進んでいるか推定します。
呼吸器内科のクリニックでは比較的よく導入されている機械です。心不全=息苦しいということをご存じの方もおられるので、息苦しいという症状をお持ちの方がまず循環器内科を受診されることが多くなっています。心不全は早期の対応が必要な病気ですからそれが正解ですが、循環器の病気ではなかったときは別のクリニックや病院に行かなくてはならないとしたら大変ですよね。息苦しいという病気は肺の病気でも起こってきます。当クリニックは循環器内科と標榜していますが、その前に「内科」とついているように、内科疾患はすべて対象と考えていますので(もちろん専門性の高い病気はその専門の病院や診療所に紹介しますが) 、呼吸機能の検査も一部できるように機器をそろえました。
血液検査は基本的に検査会社に依頼し測定しています。検査会社では常に専門家が測定機器の保守点検をし、正確な測定値を保証することができます。しかし、検査会社に輸送、測定、検査結果の報告といった作業のためには時間を要します。
検査項目の中には少し誤差の可能性があったとしてもすぐに結果が出ることがメリットとなるものもあります。当院では院内迅速検査装置も導入し、迅速な検査結果が必要な方には院内での検査を実施できます。
院内での迅速検査と検査会社での精度の保証された検査の両方をしてほしいと考えられる方は多いでしょう。しかし、保険では同じ項目を同じ日に2回測定することは認められていないため、院内検査と検査会社の検査のどちらかしかできません。どちらを選ぶかは医師に一任していただくことになります。ご希望通りにできないこともありますのでご了承ください。
急性心筋梗塞(トロポニンI)、急性心不全(BNP)、肺塞栓、急性大動脈解離(D-dimer)といった緊急対応が必要な疾患のための検査です。
計測だけでそれぞれ15分ほどかかりますので、検体準備などの時間も考えると、3項目ともすると検査結果が出そろうのに1時間くらいかかってしまいます。同時には一つの項目、一つの検体しか測定できないので、その間は他の緊急の方が来ても測定できなくなってしまいます。そのため本当に必要な方のみに限定して行っていますので、希望で行うことはできかねます。ご了承ください。
一般の診療所で使用している心筋梗塞を判定する検査キットは定性検査といって、インフルエンザなどでよく見る線があれば陽性、無ければ陰性というものです。高額な検査機器を導入せずにできるので便利ですが、うっすらとしか出ないものもはっきり出るものもすべて「陽性」の一言で片付けられてしまうため、偽陽性(実際にはその病気では無いのに陽性と判定されてしまう)などの判断が難しいという難点があります。この検査装置は色の濃さを器械で測定することにより、大きな病院での検査のように、数値(定量といいます)で検査結果を出すことができます。これは正確な診断のために大きなメリットとなります。
急性心不全は様々な心臓の病気から起こってきます。原因となる心臓の病気によって進行の早さは違い、最初から急激に悪化するものもありますし、最初は徐々に進行というものもあります。しかし、最初は徐々に進むものでも息が苦しいという症状が出始めると急激に進行します。苦痛があると血圧は上がります。そうなると心臓はより高い圧力で血液を送り出さなくてはなりません。元気な心臓であれば難なくできることですが、ひどく弱った心臓にはとどめとなります。そうなると心臓で血液の渋滞がおこります。車であれば渋滞は起こり始めるとどんどん後ろに延びていきますよね。それが心不全の人の体で起こると肺の血管にまで渋滞が起こり、そこから肺の中に血液の中の水分が漏れ出して空気が入らなくしてしまいますので、ますます息が苦しくなります。そしてまた血圧が上がりという悪循環になり、坂を転げ落ちるように悪化するのです。こうなってしまった体を治すには一刻も早く症状を楽にしてあげる必要があります。しかし、息苦しいという症状は心不全以外にもたくさんの疾患で起こります。心不全かどうかを判断する目安の一つとして心不全のときに上がるBNPという検査は非常に有用です。
ところでBNPという検査と似た名前のNT-proBNPという検査名を聞いた事があるかもしれません。その違いについて説明します。
BNPというは不安定な物質のため検査会社に輸送している間に壊れてしまって正確に測定できない恐れがあります。そのため検査会社に運んで検査をしてもらう診療所では壊れにくいNT-proBNPという項目を、病院のように独自の検査機器をもっていてすぐに検査できる施設ではBNPを主に測定します。
壊れにくい物質を測っていますので、NT-proBNPはBNPより高い数値となります。BNPに慣れている方はNT-proBNPを見るとびっくりするかもしれませんね。
なお、測定する項目は違いますが目的が一緒ということでBNPとNT-proBNPも同じ日に測定することは保険上できません。
血液は血管から出ると固まりますよね。血管が切れて出血したときに備えて血液の中には凝固因子という血を固める成分があります。普段はおとなしく血液の中を流れていますが、血管の外にある物質に触れると活性化され次の凝固因子をさらに活性化するという連鎖反応を起こし、必要なときに急速に血を固める機構です。車にアクセルとブレーキがあるように、凝固機構にも凝固因子というアクセルと凝固阻止因子や線溶系(固まった凝固因子を分解する)というブレーキがあります。
D-dimerというのは固まった血が線溶系で分解されてできるものなので、これが多量に血液から検出されるということは、体の中のどこかの血管内で血がどんどん固まっているということを示します。
肺塞栓というのは何かの原因で固まった血が肺の毛細血管につまる病気で、時に死に至ることもある緊急性の高い病気です。
血管は内膜中膜外膜という三層構造をしています。急性大動脈解離はそのうちの中膜が裂けてそこに血が入り込み内膜と外膜の間を押し広げながら広がっていく病態でこれも致死的となることがあります。
どちらも血管の中で血を固める反応が起こりますのでD-dimerが上昇します。逆に言うとD-dimerが正常範囲ならこれらの病気の可能性はかなり低くなります。D-dimerは別の病気でもあがりますし、少しなら年齢だけでもあがるので、これだけで診断がつくわけではありませんが、診断の補助には有用な検査です。
ワーファリンという薬をご存じですか? 血を固めにくくする薬の一つです。最近はDOACと呼ばれるどなたに使っても安定した効果が得られる薬が出ていて、心房細動や肺塞栓という病気にはそちらを使うことが増えていますが、それ以外の血が固まりやすい病気では今でも使用される薬です。
非常に安価で古くから使われる薬ですが、人によって効果の強さが違うという難点があります。効き過ぎれば血が固まって欲しいときに固まってくれなくなるので大出血の危険が出てきます。効きが足りないと飲んでいるのに効果がないということになります。
また食事や薬で影響されやすく効果が変動しやすいという難点もあります。(それ以外にも注意点がありますが今回は省きます)そのため例えばいつもであれば2mg飲めばちょうど良い方が、抗生剤などいつもと違う薬を追加して飲んだら急に効きが強くなったり弱くなったりしたり、食生活の変化で効き方が変わってしまったりと言うことがありえます。そのため時々PT-INRという効き目の指標を見る検査をして微調整をするのです。
検査会社での測定では結果は翌日や翌々日になりますので、もし予想外の結果が出た場合もう一度受診していただかなくてはなりません。
そのため当クリニックではすぐに結果が出るこの機械を導入して、その場で微調整が必要か判定できるようにしています。
すぐに結果が必要なのはワーファリンを飲んでいる方だけですので、飲んでいない方には関連のない話ですので読み飛ばしてください。
コンビニなどで自動釣り銭機が導入されそちらで払うように言われたときに最初は困惑しましたし、人と人とのふれあいがまた減ったなと思いましたが、当クリニックではあえて自動釣銭機を導入することとしました。
逆説的ですが、それは受付スタッフが来院された患者さんに寄り添いやすいようにとの考えからです。お金を受け取りおつりを正確に渡すという作業があるとどうしてもそちらに注意を向ける必要がありますし、ミスが起こるとその修正もしなくてはなりません。そうなると困っておられる方がいても気がつけないかもしれません。
もちろん自動釣銭機を使い慣れていない方には受付スタッフが寄り添いますので、不慣れな方は遠慮無く言ってください。
TOP